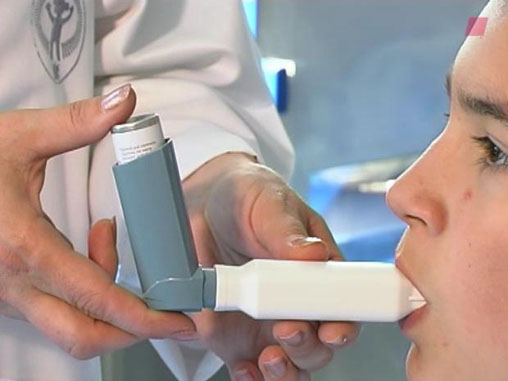
Spirometria (badanie spirometryczne) to najważniejsze z badań czynnościowych układu oddechowego, czyli badań, które pozwalają na obiektywną ocenę czynności płuc.
Wykonuje się tzw. spirometrię podstawową oraz spirometrię po inhalacji leku rozkurczającego oskrzela (określaną jako „spirometria z oceną odwracalności obturacji”).
Podczas spirometrii ocenia się objętość powietrza wydychanego i wdychanego do płuc. Badanie polega na oddychaniu przez ustnik aparatu.
Przygotowanie do spirometrii
- Przed spoirometrią nie należy palić papierosów ani pić alkoholu (minimum przez 4 godziny, a najlepiej przez dobę).
- Nie należy wkładać ubrania krępującego ruchy tułowia (klatki piersiowej i brzucha).
- Przez 2 godziny przed badaniem nie powinno się jeść obfitych posiłków.
- Bezpośrednio przed badaniem (ok. pół godziny) nie należy wykonywać intensywnego wysiłku fizycznego.
- Jeśli spirometrię wykonuje się po inhalacji leku rozkurczającego oskrzela, przed badaniem konieczne jest odstawienie niektórych leków przeciwastmatycznych. Jest to potrzebne tylko wtedy, gdy spirometria będzie wykonywana po inhalacji leku rozkurczającego oskrzela. Podczas ustalania terminu badania rejestratorka powinna poinformować pacjenta o konieczności odstawienia przed badaniem leków rozkurczających oskrzela.
Przeciwwskazania do spirometrii – kto nie powinien wykonywać tego badania
- osoby, u których rozpoznano tętniaka aorty albo tętnicy mózgowej
- pacjenci po przebytej niedawno operacji okulistycznej
- pacjenci po przebytym odwarstwieniu siatkówki
- osoby mające dolegliwości bólowe po operacji w zakresie jamy brzusznej lub klatki piersiowej, utrudniające pełny wdech i wydech w czasie badania.
Prawidłowe wykonanie spirometrii

Fot. Spirometr
Spirometria jest badaniem dokładnym i powtarzalnym (co oznacza, że jej wyniki są u danego pacjenta podobne przy powtórnym wykonaniu badania po krótkim czasie) pod warunkiem, że wykona się ją prawidłowo. W przypadku spirometrii wymaga to odpowiednio dużego zaangażowania pacjenta w wykonanie badania, ponieważ niektóre z wyników w znacznym stopniu zależą od wysiłku pacjenta. Nie należy się obawiać wysiłku związanego z wykonaniem spirometrii, ponieważ badanie to jest zupełnie bezpieczne.
Spirometrię wykonuje się w pozycji siedzącej. Należy siedzieć prosto, nie garbić się. Wargami trzeba objąć prawidłowo ustnik aparatu i dokładnie wykonywać polecenia technika prowadzącego badanie.
Początkowo oddychamy spokojnie. Następnie na dany znak nabieramy maksymalnie głęboko powietrza i wykonujemy jak najmocniejszy i najszybszy wydech – to jedna z „trudności technicznych” badania.
Można to sobie przećwiczyć, próbując dmuchnąć najmocniej jak się da. Największa trudność to kontynuacja wydechu jak najdłużej, mimo wrażenia, że w płucach nie ma już w ogóle powietrza. Dopiero na znak dany przez technika można przestać wydychać powietrze.
Poprawne wykonanie spirometrii nie jest proste, ale warto się postarać. Nie szkodzi to zdrowiu, a zapewnia wiarygodny i, co ważniejsze, powtarzalny wynik badania. Próbę zwykle powtarza się 3 razy, raz za razem, a uzyskane wyniki powinny być podobne - jest to jeden z wyznaczników prawidłowo wykonanej spirometrii.
Interpretacja spirometrii
Jakość wykonania spirometrii ocenia lekarz. Pod uwagę bierze się kilka parametrów, które pozwalają ocenić, czy badanie zostało przeprowadzone prawidłowo i czy pacjent włożył w nie dostatecznie dużo wysiłku.
Wyniki są przedstawione w postaci liczbowej, a ponadto zwykle również w postaci wykresów. Najczęściej stosuje się tzw. krzywą przepływ-objętość. Jest to wykres, w którym na osi pionowej zaznaczony jest przepływ, a na poziomej - objętość wdychanego i wydychanego powietrza. Krzywa ma charakterystyczny kształt, którego ocena ułatwia interpretację badania.
Najważniejsze parametry oceniane podczas spirometrii
- FEV1 – nasilona pierwszosekundowa objętość wydechowa (powszechnie używany skrót FEV1 pochodzi od angielskiego określenia forced expiratory volume in one second). Jest to objętość powietrza, którą wydmuchuje się z płuc podczas pierwszej sekundy natężonego wydechu. Zależy ona od wielkości płuc (czyli od tzw. pojemności życiowej) oraz od drożności dróg oddechowych. Zwężenie oskrzeli u chorego z napadem astmy albo z astmą słabo kontrolowaną ogranicza przepływ powietrza w czasie wydechu i powoduje zmniejszenie FEV1.
- FVC – nasilona pojemność życiowa (od angielskiej nazwy forced vital capacity); jest to ilość powietrza wydmuchiwana, począwszy od najgłębszego wdechu, aż do maksymalnego wydechu. Zależy ona również od wielkości płuc, a także (podobnie jak FEV1) od wysiłku włożonego w badanie.
- FEV1/FVC – tzw. test Tiffeneau; jest to iloraz FEV1 i FVC. Pozwala ocenić, czy zaburzenia obserwowane w spirometrii są wynikiem zwężenia oskrzeli (obturacji, wówczas wynik jest niski) albo czy zaburzenia są wynikiem zmniejszenia objętości płuc (wówczas wynik jest prawidłowy lub zwiększony). W celu potwierdzenia wyniku testu trzeba wykonać tzw. pletyzmografię.
- MEF albo FEF 25, 50 i 75 to wskaźniki, które pozwalają na ocenę przepływu powierza w drobnych oskrzelach. FEV1 i FVC to wskaźniki objętościowe (wynik podaje się w litrach), a MEF i FEF to wskaźniki przepływowe – wynik jest podawany w litrach na sekundę. Zmniejszenie wartości MEF bez zmiany pozostałych wskaźników spirometrycznych u pacjentów, u których pozostałe parametry czynności płuc są prawidłowe, nie zawsze świadczy o chorobie i może także występować u osób zdrowych.
- PEF – szczytowy przepływ wydechowy (peak expiratory flow); to największy przepływ, jaki da się uzyskać, wydmuchując powietrze z płuc. Do samodzielnego pomiaru PEF można używać pikflometru – prostego urządzenia służącego pacjentom do samokontroli astmy. Wprawdzie pomiar PEF za pomocą spirometru jest dokładniejszy, ale parametr ten nie jest tak dokładny jak FEV1, dlatego do oceny spirometrii jest mniej ważny.
Wyniki w postaci liczbowej są podawane jako wartości bezwzględne (objętości w litrach, a przepływ w litrach/minutę) oraz w odniesieniu do wartości prawidłowych dla osoby danej rasy, płci i wzrostu (tzw. wartości należnych). Zwyczajowo wynik podawano w odsetkach wartości należnej, np. FEV1 2,6 litra, 68% wartości należnej (zwykle stosuje się skrót wn.). Za wynik prawidłowy przyjmuje się wówczas wartości większe niż 80% wn.
Lepszą, chociaż trudniejszą do zrozumienia, metodą odniesienia wyniku do wartości referencyjnych jest podawanie tzw. reszt standaryzowanych (określanych skrótem SR, od ang. standarized residuals). Wartości nieprawidłowe to wartości poniżej –1,645 reszt standaryzowanych. Podobną metodą jest podawanie wyniku w percentylach. W tym przypadku za wynik prawidłowy przyjmuje się wartości powyżej 5 percentyla.
Jakie zmiany najczęściej wykazuje spirometria u chorych na astmę?
Zwężenie oskrzeli, które nasila objawy astmy, utrudnia przepływ powietrza w czasie wydechu. Zmienia się kształt wydechowej części krzywej przepływ–objętość. Krzywa wydłuża się – pacjent potrzebuje więcej czasu na wydmuchanie powietrza z płuc – i spłaszcza – chory osiąga mniejszy przepływ powietrza w czasie wydechu. Dodatkowo najwyższy (na niektórych wykresach – najniższy) punkt krzywej, oznaczający PEF, zwykle jest obniżony, co świadczy o zmniejszeniu PEF.
Zmiany te odpowiadają zmniejszeniu stosunku FEV1/FVC, zmniejszeniu FEV1 <80% wartości należnej i często zmniejszeniu MEF (FEF) 25,50 i 75.
Użyteczność spirometrii u chorych na astmę
Spirometrii używa się do rozpoznawania astmy – cechy obturacji oskrzeli w spirometrii zwiększają znacznie prawdopodobieństwo rozpoznania. Trzeba jednak pamiętać, że są inne choroby, które powodują podobne zmiany w spirometrii. Czynność płuc u chorych na astmę jest zmienna. Jest to charakterystyczne dla tej choroby. W okresie gdy nie ma objawów, wynik spirometrii jest często prawidłowy, jednak nie wyklucza to rozpoznania astmy.
Do rozpoznania choroby przydatne jest również stwierdzenie poprawy pod wpływem leczenia albo stwierdzenie istotnej różnicy wyników pomiędzy kolejnymi badaniami (jeżeli są one wystarczająco dobrej jakości).
Spirometrii używa się do monitorowania skuteczności leczenia astmy. Jeżeli występują objawy choroby, wówczas wynik spirometrii może być nieprawidłowy. Nasilenie duszności nie musi dokładnie korelować z wynikiem spirometrii, ale stanowi dla lekarza informację istotną w planowaniu leczenia.
Parametrem, którego używa się najczęściej, jest FEV1. U każdego człowieka, w miarę starzenia się organizmu, czynność płuc stale się zmniejsza. Tempo spadku czynności płuc wynosi około 30-40 ml/rok. Palenie tytoniu powoduje m.in. znaczne przyspieszenie tempa spadku FEV1.